Паралич отводящего нерва
| Паралич отводящего нерва | |
|---|---|
 Рисунок, показывающий режим иннервации прямых медиальной и латеральной мышц глаза. | |
| МКБ-11 | 9C81.2 |
| МКБ-10 | H49.2 |
| МКБ-10-КМ | H49.2 |
| МКБ-9 | 378.54 |
| МКБ-9-КМ | 378.54[1][2] |
| OMIM | 100200 |
| DiseasesDB | 2868 |
| eMedicine | oph/158 |
| MeSH | D020434 |
Паралич отводящего нерва — нарушение, связанное с дисфункцией черепного отводящего нерва, который ответственен за сокращение прямой латеральной мышцы, для абдукции (то есть поворота наружу) глаза . Неспособность глаза поворачиваться наружу приводит к эзотропии, основным симптомом которой является диплопия, при которой два изображения появляются бок-о-бок. Состояние обычно одностороннее, но может также происходить и на двусторонней основе.
Односторонний паралич отводящего нерва является наиболее распространенным из изолированных глазных двигательных нервных параличей.[3]
Альтернативные названия[править | править код]
- Паралич боковой прямой мышцы
- Паралич черепного нерва VI
Характеристики[править | править код]
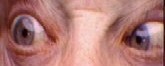
Дисфункцию нерва вызывает эзотропия, сходящееся косоглазие на расстоянии фиксации. На фиксации вблизи пострадавший человек может иметь только латентное отклонение и быть в состоянии поддерживать бинокулярность или иметь эзотропию меньшего размера. Пациенты иногда предпринимают поворот лица в сторону пораженного глаза, перемещая глаз от поля действия пострадавшей латеральной прямой мышцы, с целью управления диплопией и поддержания бинокулярного зрения.
Диплопию, как правило, испытывают взрослые с параличем отводящего нерва, но детей в этом состоянии, диплопия может не возникнуть вследствие супрессии.[4] Нейропластичность присутствует в детстве и позволяет ребенку «выключить» информацию, поступающей из одного глаза, таким образом, уменьшая какие-либо симптомы диплопии. Хотя это положительная адаптация в краткосрочной перспективе, в долгосрочной перспективе она может привести к отсутствию надлежащего развития зрительной коры, приводящему к постоянной потере зрения в супрессированном глазе; состояние, известное как амблиопия .
Причины[править | править код]
Поскольку нерв выходит в нижней части головного мозга, он часто сжимается первым при повышении внутричерепного давления. Различные представления состояния или объединения с другими условиями, могут помочь локализовать место повреждения по пути отводящего нерва.
Общая этиология[править | править код]
Наиболее распространенными причинами паралича отводящего нерва у взрослых являются:
- Более распространённые: Васкулопатия (сахарный диабет, артериальная гипертензия, атеросклероз), травма, идиопатия.
- Менее распространенные: Повышение внутричерепного давления, артериит гигантских клеток, синус кавернозной массы (например менингиома, глиобластома аневризма ствола мозга , метастазы), рассеянный склероз, саркоидоз/васкулит, люмбальная пункция , инсульт (как правило, не изолированные), киари, гидроцефалия, внутричерепная гипертензия.
У детей, Harley[5] сообщает типичные этиологии, ДЦП, травматического, опухолевого (чаще всего глиомы ствола мозга), а также идиопатического характера. Паралич отводящего нерва вызывает отклонение глаз внутрь (см патофизиологию косоглазия). Валле и др.[6] сообщают, что доброкачественный и быстро восстанавливающийся, изолированный паралич отводящего нерва может произойти в детстве, иногда от инфекций уха, носа и горла.[7] Также часто причиной является Детский церебральный паралич. Идёт в комплексе с атрофией зрительного нерва при спастической форме ДЦП.
Патофизиология[править | править код]
Патофизиологическим механизмом паралича отводящего нерва с повышенным внутричерепным давлением традиционно считалось растяжение нерва в своем длинном внутричерепном пути, или прижатия связкой височной кости или ребром височной кости. Колье, однако, «не смог принять это объяснение», по его мнению, так как отводящий нерв выходит прямо из передней части ствола головного мозга, в то время как другие черепные нервы выходят под углом или поперек, он более подвержен механическим эффектам вытеснения внутричерепного пространства, занятого поражением задней части ствола головного мозга. (J Neurol Neurosurg Психиатрия 2003; 74: 415—418)
Признаки локализации[править | править код]
1. Ствол мозга
Изолированные поражения ядра отводящего нерва не будет приводить к изолированному параличу отводящего нерва, поскольку формирование парамедианных мостовых ретикулярных волокон проходит через ядро противоположного глазодвигательного нерва. Таким образом, ядерное поражение приведёт к параличу ипсилатерального взгляда. Кроме того, волокна лицевого черепного нерва обернуты вокруг ядроотводящего нерва, и, если они также поражены, паралич отводящего нерва приведёт к ипсилатеральному параличу лицевого нерва. В синдроме Мийяра-Гюблера, одностороннее размягчение тканей мозга, вытекающее из непроходимости кровеносных сосудов моста с участием отводящего и лицевого черепных нервов и кортикоспинального тракта, паралич отводящего и парез ипсилатерального лицевого нерва происходят с контралатеральным гемипарезом.[8] Синдром Foville также может возникнуть в результате стволовых поражений, которые влияют на тройничный, лицевой и отводящий черепные нервы.
2. Субарахноидальное пространство
Так как отводящий нерв проходит через субарахноидальное пространство, он находится рядом с передней нижней и задней нижней мозжечковой и базилярной артериями и, следовательно, уязвим для сжатия напротив ската черепа. Обычно паралич в этом случае будет связан с признаками и симптомами головной боли и/или повышения внутричерепного давления.
3. Каменистая верхушка
Нерв проходит рядом с сосцевидным синусом и является уязвимым для мастоидита, что приводит к воспалению мозговых оболочек, которые могут привести к синдрому Градениго. Это условие приводит к параличу отводящего нерва с соответствующим ипсилатеральным снижением слуха, а также парализующей лицевой болью и светобоязнью. Похожие симптомы могут возникать вторично вследствие переломов каменистой части или опухолей носоглотки.
4. Кавернозный синус
Нерв проходит в пазухи тела, смежные с внутренней сонной артерией и окулосимпатическими волокнами, ответственными за управление зрачком, таким образом, поражения здесь могут быть связаны с дисфункциями зрачка, такими как синдром Горнера . Кроме того, участие глазодвигательного, блокового, V1 и V2 тройничного нерва, может также указывать на поражение синуса, так как все идут в пазухи стенки глазницы. Поражения в этой области могут возникнуть в результате сосудистых проблем, воспалений, метастазов и первичных менингиом.
5. Орбита
Конечно, отводящий нерв короткий и поражение в орбите редко приводит к изолированному параличу отводящего нерва, но более типично включать в признаки одну или более из других групп внутриглазных мышц.
Дифференциальный диагноз[править | править код]
Дифференциальный диагноз не вызывает затруднений у взрослых. Начало заболевания, как правило, внезапное с симптомами горизонтальной диплопии. Ограничения движения глаз связаны с абдукцией пострадавшего глаза (или абдукцией обоих глаз, если двусторонний) и размер полученной эзотропии всегда больше на удалённой фиксации — где латеральная прямая мышца более активна, — чем на близкой фиксации — где доминирует медиальная прямая мышца. Ограничения абдукции, которые имитируют паралич отводящего нерва могут оказаться вторичными относительно операции, травмы или результата других условий, таких как миастения или заболевание щитовидной железы глаз .
У детей, дифференциальная диагностика является более трудной из-за проблем, связанных с тем, что с детьми трудно сотрудничать для полного расследования движения глаз. В качестве альтернативы возможна диагностика дефицита абдукции, которая будет включать в себя:
. 1 Синдром Мёбиуса — редкое врожденное расстройство, при котором и отводящий и лицевой нервы с двухсторонним поражением, приводящее к типично «невыразительному» лицу.
2. Синдром Дуэйн — состояние, при котором страдают как абдукция так и аддукция, возникающее в результате частичнй иннервации латеральной прямой мышцы от глазодвигательного черепного нерва.
3. Перекрёстная фиксация, которая развивается в присутствии инфантильной эзотропии или синдрома блокировки нистагма и приводит к слабости латеральной прямой мышцы.
4. Ятрогенные травмы. Паралич отводящего нерва как известно, происходит от размещения гало ортезов. В результате паралич идентифицируется посредством потери боковой взгляда после установки ортеза и является наиболее распространенной черепно-мозговой травмой нерва, связанного с этим устройством.[9]
Ведение[править | править код]
Первые цели ведения должны заключаться в выявлении причины заболевания и лечении, там, где это возможно или для облегчения симптомов пациента, где они присутствуют. У детей, которые редко обращают внимание на диплопию, цель будет заключаться в поддержании бинокулярности зрения и, таким образом, содействию надлежащего визуального развития.
После этого необходим период наблюдения от 9 до 12 месяцев без дальнейшего вмешательства, так как некоторые параличи могут восстановливаться без хирургического вмешательства.
Облегчение симптомов и/или обслуживание бинокулярного зрения[править | править код]
Это обычно достигается за счет использования призм Френеля. Эти тонкие гибкие пластиковые призмы могут быть прикреплены к очкам пациента, или очкам с простыми стеклами, если пациент не имеет ошибок рефракции, и служат для компенсации несоосности внутри пораженного глаза. К сожалению, призма является правильной в пределах определенной степени смещения, а поскольку степени несоосности пострадавшего индивидуума будут меняться в зависимости от направления взгляда, они все ещё могут испытывать диплопию при взгляде на пораженной стороне. Призмы имеются с разными углами и должны подбираться для конкретного пациента. Тем не менее, у пациентов с большими отклонениями, толщина требуемой призмы может снизить зрение настолько, что бинокулярность окажется недостижима. В таких случаях может быть более подходящим просто временно закрывать один глаз. Окклюзия никогда не должна использоваться для детей, во-первых из-за риска индукции стимула амблиопии и во-втрых потому, что они не испытывают диплопии .
Другие варианты ведения на этом начальном этапе включают в себя использование ботулинического токсина, который вводится в ипсилатеральную медиальную прямую мышцу. Использование BT служит ряду целей. Во-первых, это помогает предотвратить контрактуры медиальной прямой мышцы, которые могут возникнуть в результате сопротивления её действию в течение длительного периода. Во-вторых, за счет уменьшения размера отклонения можно временно использовать призматическую коррекцию, использование которой было невозможно ранее и, в-третьих, удаления тяги медиальной прямой мышцы может служить для определения, частичный паралич или полный, путём предоставления возможности любому движению латеральной прямой мышце. Таким образом, токсин работает как терапевтически, способствуя уменьшению симптомов и улучшению перспектив для более полных глазных движений после операции, и диагностически, помогая определить тип операции, наиболее подходящий для каждого пациента.
Долгосрочное ведение[править | править код]
Где полное восстановление не произошло в течение от 9 до 12 месяцев наблюдения, ведение будет либо «консервативным» или курсом хирургии.
1. Консервативное лечение Если остаточная эзотропия мала и есть риск хирургической гиперкоррекции или когда пациент не годится или не желает хирургии, призмы могут быть вмонтированы в его очки, для обеспечения более стабильного облегчения симптомов. Где отклонение слишком велико для эффективной призматической коррекции, постоянная окклюзия может быть единственным вариантом для непригодных или не желающих хирургии пациентов.
2. Хирургическое
Выбор процедуры будет зависеть от степени остаточной функции в пострадавшей латеральной прямой мышце. В случае полного паралича, предпочтительным вариантом является выполнение процедуры транспозиции вертикальной мышцы, такой как процедуры Дженсена, Hummelheim или полной транспозиции всех мышц, с целью использования функционирования нижних и верхних прямых мышц, чтобы добиться хоть какой-то степени абдукции.[10][11][12] В качестве альтернативного, и менее удовлетворительного, подхода, можно оперировать как латеральную так и медиальную прямые мышцы пораженного глаза, с целью стабилизации его на средней линии, тем самым давая единое видение прямо впереди, но с диплопией при левом и правом взгляде. Эта процедура используется редко, но может быть уместной для лиц с полным параличем, которые из-за других проблем со здоровьем, подвергаются повышенному риску ишемии переднего сегмента, связанной со сложными процедурами мультимышечной транспозиции.
Если некоторые функции остаются в поврежденном глазу, предпочтительная процедура зависит от степени развития мышечных осложнений. При параличе отводящего нерва можно было бы ожидать в течение периода наблюдения от 9 до 12 месяцев, что большинство пациентов покажет следующую картину изменения их глазных мышечных действий: во-первых, сверхактивность медиальной прямой мышцы пораженного глаза, затем сверхактивность медиальной прямой мышцы противоположного глаза и, наконец, слабая активность латеральной прямой мышцы непораженного глаза — то, что известно как замедленный паралич. Эти изменения служат для уменьшения вариаций перекоса глаз в разных позициях взгляда. Там, где этот процесс полностью осуществляется, предпочтительным вариантом является простая рецессия, или ослабление медиальной прямой мышцы пораженного глаза в сочетании с резекцией латеральной прямой мышцы того же глаза. Однако там, где замедленный паралич противоположной латеральной прямой мышцы не сложился, все еще будет несоответствие между позициями глаз, более заметным в поле действия пострадавшей мышцы. В таких случаях рецессия медиальной прямой мышцы пораженного глаза сопровождается рецессией и/или увяданием противоположной медиальной прямой мышцы.
Те же подходы пригодны и для двустороннего паралича, когда затронуты оба глаза.
Примечания[править | править код]
- ↑ Disease Ontology (англ.) — 2016.
- ↑ Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
- ↑ Ehrenhaus, MP. Abducens Nerve Palsy. Архивная копия от 8 января 2009 на Wayback Machine eMedicine.com. October 9, 2003.
- ↑ Значение этого термина можно найти, например https://en.wikipedia.org/wiki/Suppression_(eye) Архивная копия от 2 февраля 2015 на Wayback Machine
- ↑ Harley RD. Paralytic strabismus in children. Etiologic incidence and management of the third, fourth, and sixth nerve palsies.Ophthalmology. 1980 Jan;87(1):24-43.
- ↑ Vallée L, Guilbert F, Lemaitre JF, Nuyts JPAnn Pediatr (Paris). 1990 May;37(5):303-5.Benign paralysis of the 6th cranial nerve in children,
- ↑ False localising signs — Larner 74 (4): 415 — Journal of Neurology, Neurosurgery & Psychiatry. Дата обращения: 4 февраля 2015. Архивировано 10 октября 2014 года.
- ↑ A. M. Gubler: De l’hémiplégie alterne envisagée comme signe de lésion de la protubérance annulaire et comme preuve de la décussation des nerfs faciaux.Gazette hebdomadaire de médecine et de chirurgie, Paris, 1856; 3: 749—754, 789—792, 811—816.English translation in Wolf, The classical brain stem syndromes. Springfield, Thomas, 1971.
- ↑ Halo Orthosis Immobilization — Spine — Orthobullets.com. Дата обращения: 4 февраля 2015. Архивировано 9 апреля 2018 года.
- ↑ Bansal S, Khan J, Marsh IB.Unaugmented vertical muscle transposition surgery for chronic sixth nerve paralysis.Strabismus. 2006 Dec;14(4):177-81
- ↑ Britt MT, Velez FG, Thacker N, Alcorn D, Foster RS, Rosenbaum AL.Partial rectus muscle-augmented transpositions in abduction deficiency.J AAPOS. 2003 Oct;7(5):325-32.
- ↑ Neugebauer A, Fricke J, Kirsch A, Rüssmann W. Modified transposition procedure of the vertical recti in sixth nerve palsy. Am J Ophthalmol. 2001 Mar;131(3):359-63